Nefropatia induzia por contraste é definida, de acordo com
o Kidney disease improving global outcomes (KDIGO, 2012), como um aumento na
creatinina sérica de pelo menos 0,5mg/dl (44mmol/l) ou de 25% em relação ao
basal no valor, que ocorre em até 48h após procedimentos radiológicos (1). Essa
forma de lesão renal aguda é geralmente reversível e instala-se tão logo o
contraste entra em contato com as células tubulares (2). Está associada com
aumento do tempo de internação, dos custos com cuidados de saúde e aumento do
risco tanto de deterioração da função renal quanto de desfechos desfavoráveis
(3). Entretanto, “culpar” de imediato a exposição ao contraste por aumentos de
creatinina em pacientes internados não deve ser rotina. Vários estudos mostram
que o aumento de creatinina acontece não só nos pacientes que receberam algum
tipo de contraste iodado, mas também nos dos grupo controle, evidenciando a
multifatoriedade das lesões renais agudas em pacientes internados, fato já
conhecido por todos (1).
Os contrastes iodados podem ser iônicos e não iônicos, de
osmolaridade e “propriedades nefrotóxicas” variáveis. Os estudos sugerem que os
contrastes hipo e isoosmolar são associados com menor risco de lesão renal
aguda nos pacientes de alto risco (2).
Função renal alterada prévia é o fator de risco mais
importante para o desenvolvimento de nefropatia induzia por contraste;
clinicamente, valores de creatinina sérica de 1,3 mg/dL em homens e 1,0mgdL em
mulheres (valores que equivalem aproximadamente a uma taxa de filtração
glomerular em torno de 60mL/min). Outros fatores de risco já identificados são
diabetes, hipertensão, insuficiência cardíaca, idade avançada, hipovolemia,
instabilidade hemodinâmica, uso de medicações nefrotóxicas e de grandes
quantidades de contraste de alta osmolaridade (1). Importante ressaltar que
diabetes além de ser fator de risco isolado, em pacientes com doença renal
crônica, aumenta mais ainda o risco de desenvolver nefropatia por contraste (4,
5).
A lesão renal causada pela administração de contraste
ocorre no momento em que esse agente entra em contato com as células tubulares
renais (ou seja, é imediada!) e é caracterizada por uma necrose tubular aguda
em decorrência da vasoconstricção causada pelo contraste, resultando em hipóxia
(2); entretanto a alteração laboratorial que a define só é observada cerca de
48h após. Devido a essa característica da creatinina sérica subir de forma
lenta e da sua falta de sensibilidade ou especificidade em relação à pequenas
alterações da taxa de filtração glomerular, novos marcadores mais sensíveis e
específicos e, principalmente, que surgem em “tempo real” estão se
consolidando, como o NGAL (neutrophil gelatinase-associated lipocalin) e a
cistatina C (5).
Após instalada a lesão renal, não há tratamento específico
para evitar sua progressão, mas existem evidências de que medidas preventivas são
eficazes: hidratação venosa, uso da menor quantidade possível de contraste, uso
de contraste hipo ou isoosmolar não iodados (1). Uso de n-acetilcisteína e
hidratação com bicarbonato de sódio continuam controversos, motivo pelo qual
ainda são estudados; recentemente um número considerável de estudos sobre
estatina como medida preventiva de nefropatia por contraste está sendo
publicado. Vamos detalhar um pouco mais.
A hidratação venosa é a medida primária de prevenção (5) e
o racional é que aumenta a diurese, reduzindo a concentração e,
consequentemente, o tempo de ação do contraste nas células tubulares renais (1,
3). Vários regimes de hidratação são sugeridos (soro fisiológico, bicarbonato
de sódio, n-acetilcisteína), mas tanto qual a solução de escolha como a duração
da sua infusão permanecem incertos (1, 5). A maioria dos estudos sugere que a infusão
comece pelo menos 1h antes e continue por pelo menos 3-6 horas após a exposição
ao contraste (1). Com o objetivo de manter débito urinário de 150mL/h seis horas após o procedimento radiológico (fato
associado com redução das taxas de nefropatia induzida por contraste), os fluidos
são administrados em uma dose entre 1 -1,5ml/kg/h, por um período de 3-12h
antes e 6-12h após o uso de contraste (1).
Vários estudos comparam a eficácia de soluções de soro
fisiológico puro versus soro
fisiológico com bicarbonato de sódio e os resultados ora favorecem à solução
pura ora à solução com bicarbonato. O guidiline
KDIGO sugere que seja feita hidratação como nefroproteção, seja com soro
fisiológico seja com a chamada “solução bicarbonatada”, ficando a critério de
cada serviço a escolha do que utilizar. Há também a sugestão para uso de
n-acetilcisteína por via oral em conjunto com a hidratação venosa como
profilaxia para nefropatia induzia por contraste. Os estudos a esse respeito
são heterogêneos, incluindo a forma de administração da n-acetilcisteína
utilizada, bem como os grupos comparados entre si (1).
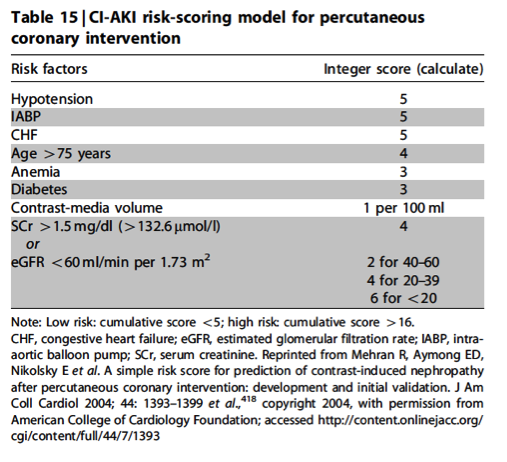
Um ensaio clínico randomizado, feito em um único centro na
Turquia e publicado em 2014, comparou a eficácia da administração, em curto
tempo, de três soluções como profilaxia para nefropatia por contraste no
departamento de emergência. Pacientes de moderado a alto risco, segundo o
escore de Mehran (figura 1), foram
randomizados em três grupos: primeiro grupo recebeu 150mg/Kg de
n-acetilcisteína em 1000mL de soro fisiológico, o segundo grupo recebeu
150mEq/Kg de bicarbonato de sódio em 1000mL de soro fisiológico e o terceiro
grupo recebeu apenas 1000mL de soro fisiológico puro; todas as soluções infundidas
a 350mL/h, por pelo menos 3 horas (antes, durante e após administração de
contraste). Foram usados menos de 100mL de contraste não iônico de baixa
osmolaridade. Cento e sete pacientes foram randomizados, dos quais 16 (14,9%)
desenvolveram injuria renal aguda após administração de contraste; quatro
(11.1%) do grupo bicarbonato e solução salina, cinco (14,2%) do grupo da
solução fisiológica pura e sete (19,4%) do grupo n-acetilcisteína e solução
salina, sem, no entanto, significância estatística entre os grupos. Os autores
concluem não há superioridade entre nenhum dos três protocolos na prevenção de
nefropatia por contraste na sala de emergência (6).
Um ensaio clínico randomizado brasileiro, publicado em 2011
na Circulation, envolvendo 2308
pacientes submetidos à angiografia coronária diagnóstica (67,2%), angioplastia
coronária (28,8%) e angiografia vascular periférica (2,8%), com pelo menos um
fator de risco para nefropatia por contraste (idade acima de 70 anos,
insuficiência renal, diabetes, insuficiência cardíaca ou hipotensão), estudou o
efeito nefroprotetor da administração de n-acetilcisteína (1200mg) comparado
com o placebo. As drogas eram administradas a cada 12h, em um total de 4 doses,
2 antes da exposição ao contraste e 2 após. Nefropatia induzida por contraste
ocorreu de forma igual nos dois grupos (12,7% vesus 12,7%, RR: 1.0, IC:0.81 – 1.25, p:0.92), da mesma forma que
mortalidade ou necessidade de diálise, levando aos autores a conclusão de que a
n-acetilcisteina não reduz o risco de injúria renal aguda causada pelo
contraste nos pacientes submetidos à angiografia coronária ou vascular
periférica (7).
Muito se tem falado ultimamente sobre o papel das estatinas
na prevenção de nefropatia por contraste. Em 2014, uma metanálise publicada no The American Journal of Medicine, com o
intuito de investigar o impacto do uso de estatina antes de cateterismo
cardíaco diagnóstico ou terapêutico, concluiu que o uso de estatina reduz o
risco de nefropatia por contraste em comparação com o placebo; esse mesmo
benefício foi evidenciado quanto comparadas altas e baixas doses de estatina (8).
Resultados semelhantes foram encontrados na revisão sistemática e metanálise
publicada no The American Journal of
Cardiology, no mesmo ano. Novos estudos são necessários para determinar
qual a estatina é a mais adequada, em que dose e por quanto tempo (9).
Dessa forma, para reduzir o risco de injuria renal aguda
causada por contraste, seguindo as orientações do guidiline KDIGO, devemos estar atentos a:
- usar métodos diagnósticos alternativos, como
ultrassonografia, ressonância magnética ou tomografia sem contraste, se clínica
do paciente permitir;
- usar a menor dose possível de contraste, dando
preferência aos agentes não iônicos hipo ou isoosmolar e evitar exposição
repetida em curto período;
- evitar hipovolemia e uso de antiinflamatórios
não esteroidais (AINES);
-
usar solução cristalóide ou solução
bicarbonatada intravenosa e n-acetilcisteína oral como profilaxia;
-
considerar o uso de estatina como profilaxia.
E sempre pensar em outras causas para a lesão renal aguda
adquirida durante a internação, mesmo quando há a exposição à contraste.
1.
KDIGO Clincal
Practice Guideline fo Akute Kidney Injury, 2012. (http://kdigo.org/home/guidelines/acute-kidney-injury/)
2.
Prevention of contrast-induced
nephropathy – Uptodate topic.

Nenhum comentário:
Postar um comentário